Was ist CAR-T (Chimäre Antigenrezeptor-T-Zelle)?
Werfen wir zunächst einen Blick auf das menschliche Immunsystem.
Das Immunsystem besteht aus einem Netzwerk von Zellen, Geweben und Organen, die zusammenarbeiten, um den Körper zu schützen.Eine der wichtigen beteiligten Zellen sind weiße Blutkörperchen, auch Leukozyten genannt, die in zwei Grundtypen vorkommen, die gemeinsam nach krankheitsverursachenden Organismen oder Substanzen suchen und diese zerstören.
Die zwei Grundtypen von Leukozyten sind:
Ø Phagozyten, Zellen, die eindringende Organismen zerkauen
Ø Lymphozyten, Zellen, die es dem Körper ermöglichen, sich an frühere Eindringlinge zu erinnern und sie zu erkennen und dem Körper dabei zu helfen, sie zu zerstören
Als Fresszellen werden verschiedene Zellen bezeichnet.Der häufigste Typ ist der Neutrophile, der vor allem Bakterien bekämpft.Wenn Ärzte Angst vor einer bakteriellen Infektion haben, können sie eine Blutuntersuchung anordnen, um zu sehen, ob der Patient eine durch die Infektion ausgelöste erhöhte Anzahl von Neutrophilen aufweist.Andere Arten von Phagozyten haben ihre eigene Aufgabe, sicherzustellen, dass der Körper angemessen auf eine bestimmte Art von Eindringling reagiert.
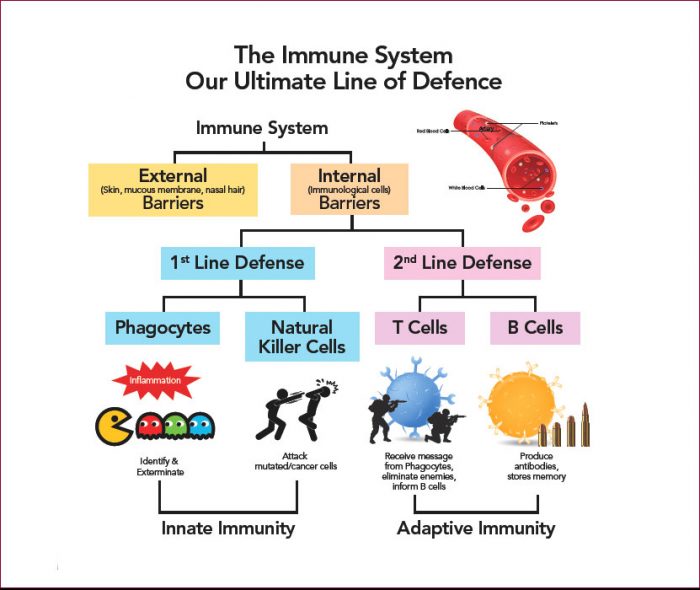
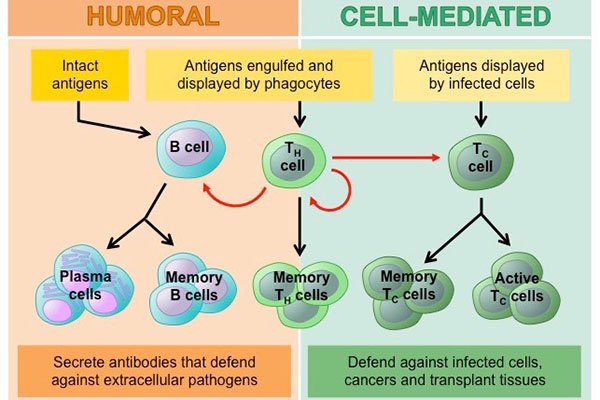
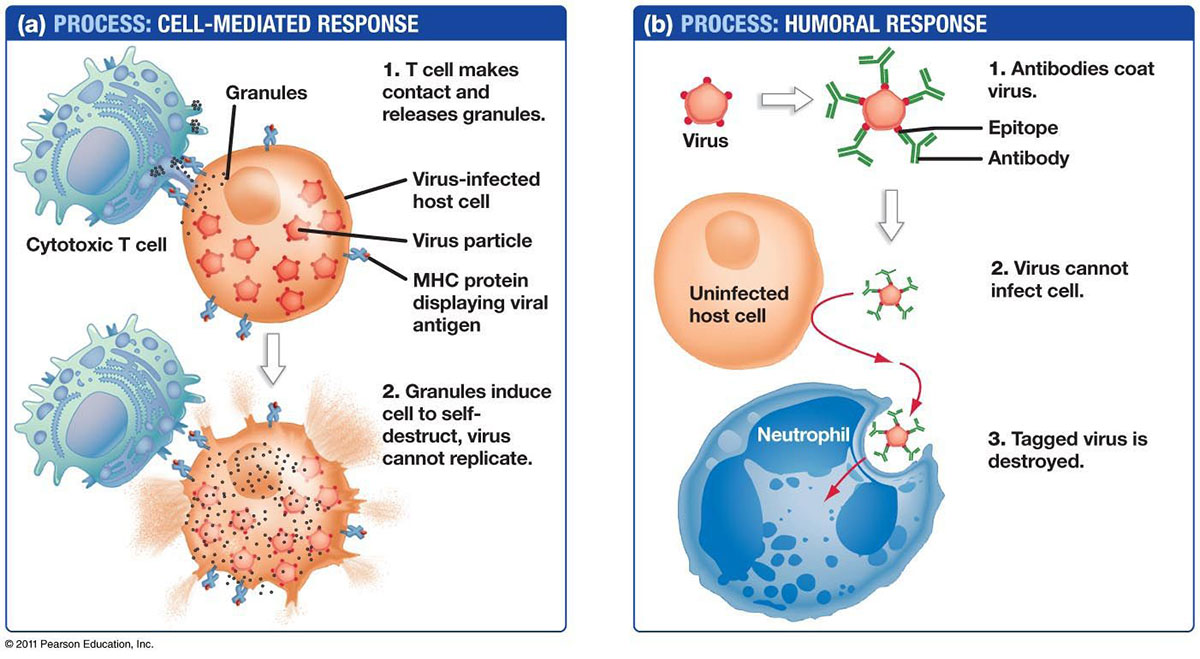
Die zwei Arten von Lymphozyten sind B-Lymphozyten und T-Lymphozyten.Lymphozyten beginnen im Knochenmark und bleiben entweder dort und reifen zu B-Zellen heran, oder sie wandern zur Thymusdrüse, wo sie zu T-Zellen heranreifen.B-Lymphozyten und T-Lymphozyten haben unterschiedliche Funktionen: B-Lymphozyten sind wie das militärische Geheimdienstsystem des Körpers, das seine Ziele ausfindig macht und Abwehrkräfte aussendet, um sie zu erfassen.T-Zellen sind wie Soldaten und vernichten die Eindringlinge, die der Geheimdienst identifiziert hat.
Das Immunsystem besteht aus einem Netzwerk von Zellen, Geweben und Organen, die zusammenarbeiten, um den Körper zu schützen.Eine der wichtigen beteiligten Zellen sind weiße Blutkörperchen, auch Leukozyten genannt, die in zwei Grundtypen vorkommen, die gemeinsam nach krankheitsverursachenden Organismen oder Substanzen suchen und diese zerstören.
Die zwei Grundtypen von Leukozyten sind:
Ø Phagozyten, Zellen, die eindringende Organismen zerkauen
Ø Lymphozyten, Zellen, die es dem Körper ermöglichen, sich an frühere Eindringlinge zu erinnern und sie zu erkennen und dem Körper dabei zu helfen, sie zu zerstören
Als Fresszellen werden verschiedene Zellen bezeichnet.Der häufigste Typ ist der Neutrophile, der vor allem Bakterien bekämpft.Wenn Ärzte Angst vor einer bakteriellen Infektion haben, können sie eine Blutuntersuchung anordnen, um zu sehen, ob der Patient eine durch die Infektion ausgelöste erhöhte Anzahl von Neutrophilen aufweist.Andere Arten von Phagozyten haben ihre eigene Aufgabe, sicherzustellen, dass der Körper angemessen auf eine bestimmte Art von Eindringling reagiert.
Die zwei Arten von Lymphozyten sind B-Lymphozyten und T-Lymphozyten.Lymphozyten beginnen im Knochenmark und bleiben entweder dort und reifen zu B-Zellen heran, oder sie wandern zur Thymusdrüse, wo sie zu T-Zellen heranreifen.B-Lymphozyten und T-Lymphozyten haben unterschiedliche Funktionen: B-Lymphozyten sind wie das militärische Geheimdienstsystem des Körpers, das seine Ziele ausfindig macht und Abwehrkräfte aussendet, um sie zu erfassen.T-Zellen sind wie Soldaten und vernichten die Eindringlinge, die der Geheimdienst identifiziert hat.
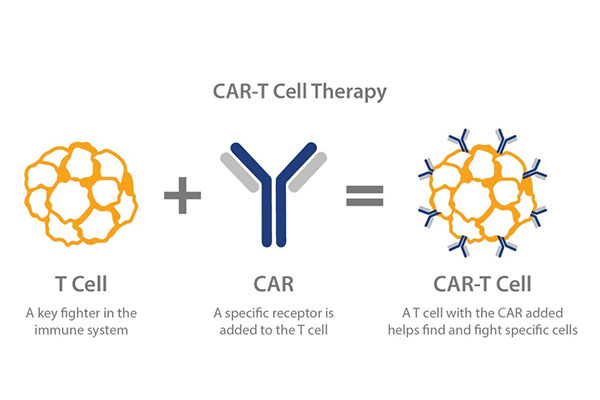
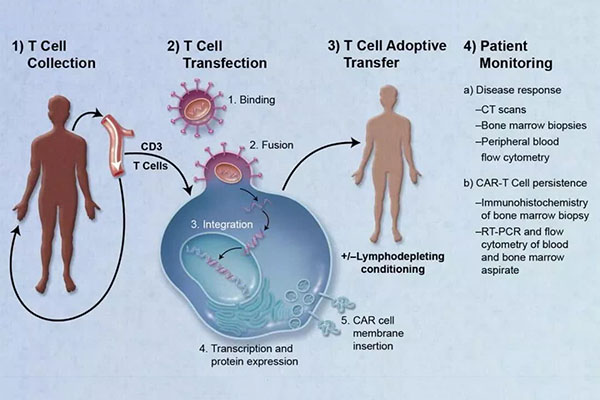
Chimäre Antigenrezeptor (CAR) T-Zell-Technologie: ist eine Art adoptive zelluläre Immuntherapie (ACI).Die T-Zellen des Patienten exprimieren CAR durch genetische Rekonstruktionstechnologie, wodurch die Effektor-T-Zellen gezielter, tödlicher und beständiger sind als herkömmliche Immunzellen und die lokale immunsuppressive Mikroumgebung des Tumors überwinden und die Immuntoleranz des Wirts brechen können.Hierbei handelt es sich um eine spezifische Immunzellen-Antitumortherapie.
Das Prinzip von CART besteht darin, die „normale Version“ der eigenen Immun-T-Zellen des Patienten zu entnehmen und mit der Gentechnik fortzufahren, sie in vitro für tumorspezifische Ziele der großen Antipersonenwaffe „chimärer Antigenrezeptor (CAR)“ zusammenzusetzen und dann die veränderte Version zu infundieren T-Zellen zurück in den Körper des Patienten, neue modifizierte Zellrezeptoren werden wie ein Radarsystem installiert, das in der Lage ist, die T-Zellen zu leiten, um Krebszellen zu lokalisieren und zu zerstören.
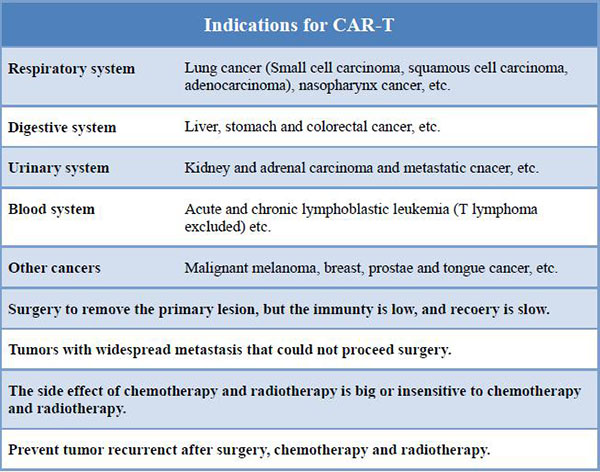
Der Vorteil von CART bei BPIH
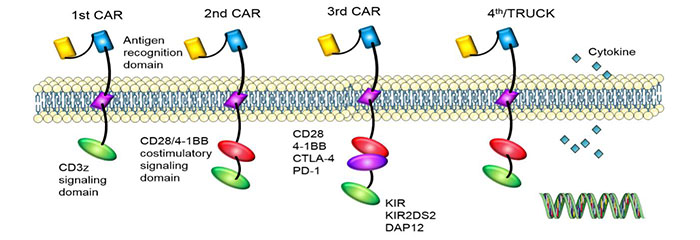
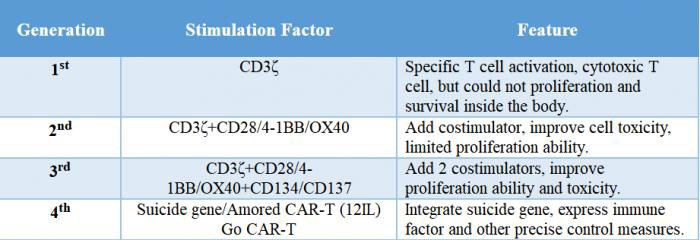
Aufgrund der Unterschiede in der Struktur der intrazellulären Signaldomäne hat CAR vier Generationen entwickelt.Wir verwenden CART der neuesten Generation.
1stGeneration: Es gab nur eine intrazelluläre Signalkomponente und die Tumorhemmwirkung war gering.
2ndGeneration: Auf Basis der ersten Generation wurde ein co-stimulierendes Molekül hinzugefügt, wodurch die Fähigkeit von T-Zellen, Tumore abzutöten, verbessert wurde.
3rdGeneration: Basierend auf der zweiten Generation von CAR wurde die Fähigkeit von T-Zellen, die Tumorproliferation zu hemmen und die Apoptose zu fördern, deutlich verbessert.
4thGeneration: CAR-T-Zellen können an der Clearance der Tumorzellpopulation beteiligt sein, indem sie den nachgeschalteten Transkriptionsfaktor NFAT aktivieren, um Interleukin-12 zu induzieren, nachdem CAR das Zielantigen erkennt.
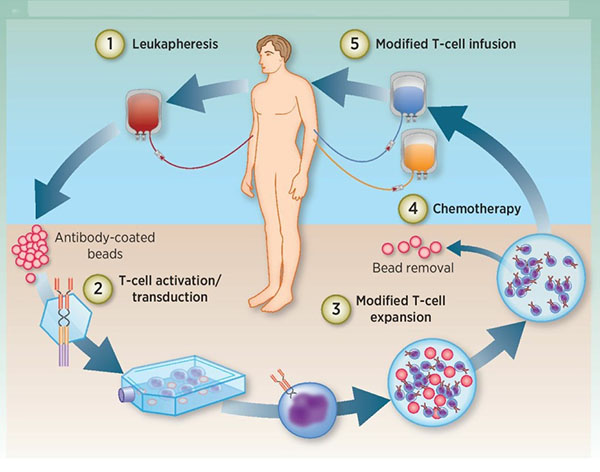
Behandlungsablauf
1) Isolierung weißer Blutkörperchen: Die T-Zellen des Patienten werden aus dem peripheren Blut isoliert;
2) T-Zellen-Aktivierung: Mit Antikörpern beschichtete Magnetkügelchen (künstliche dendritische Zellen) werden zur Aktivierung von T-Zellen verwendet;
Transfektion: T-Zellen werden gentechnisch verändert, um CAR in vitro zu exprimieren.
3) Amplifikation: Die gentechnisch veränderten T-Zellen werden in vitro amplifiziert.
4) Chemotherapie: Der Patient wird vor der T-Zell-Reinfusion mit einer Chemotherapie vorbehandelt;
5) Reinfusion: Genetisch veränderte T-Zellen werden dem Patienten zurück infundiert.
Vorteile:
1)CAR-T-Zellen sind sehr zielgerichtet und können Tumorzellen mit Antigenspezifität effektiver abtöten.
2)Die CAR-T-Zelltherapie erfordert weniger Zeit.CAR T benötigt die kürzeste Zeit zur Kultivierung von T-Zellen, da bei gleichem Behandlungseffekt weniger Zellen erforderlich sind.Der vitro-Kulturzyklus kann auf 2 Wochen verkürzt werden, was die Wartezeit erheblich verkürzt.
3)CAR kann nicht nur Peptidantigene, sondern auch Zucker- und Lipidantigene erkennen und erweitert so den Zielbereich von Tumorantigenen.Auch die CAR-T-Therapie ist nicht durch die Proteinantigene der Tumorzellen limitiert.CAR T kann die Zucker- und Lipid-Nichtproteinantigene von Tumorzellen nutzen, um Antigene in mehreren Dimensionen zu identifizieren.
4)CAR-T weist eine gewisse Reproduzierbarkeit im breiten Spektrum auf.Da bestimmte Stellen in mehreren Tumorzellen exprimiert werden, wie beispielsweise EGFR, kann ein CAR-Gen für dieses Antigen nach seiner Konstruktion in großem Umfang verwendet werden.
5)CAR-T-Zellen haben eine Immungedächtnisfunktion und können lange Zeit im Körper überleben.Es ist von großer klinischer Bedeutung, ein Wiederauftreten des Tumors zu verhindern.